Vous est-il déjà arrivé de ressentir un pincement au cou sans raison? Avez-vous déjà eu un blocage à l’omoplate? Souvent, on pense qu’un nerf coincé ou déplacé peut être à l’origine de la limitation de mouvement et des douleurs ressenties. Comme s’il tirait sur quelque chose et empêchait le reste de bouger. Plusieurs structures anatomiques peuvent être en cause dans des conditions semblables et le nerf coincé n’est pas, pour la grande majorité des cas, à l’origine de ces douleurs et ces limitations de mouvement. Cet article vous aidera à comprendre ce qu’est réellement un nerf coincé et mettra en lumière les causes possibles de blocage au cou, à l’omoplate et au dos.
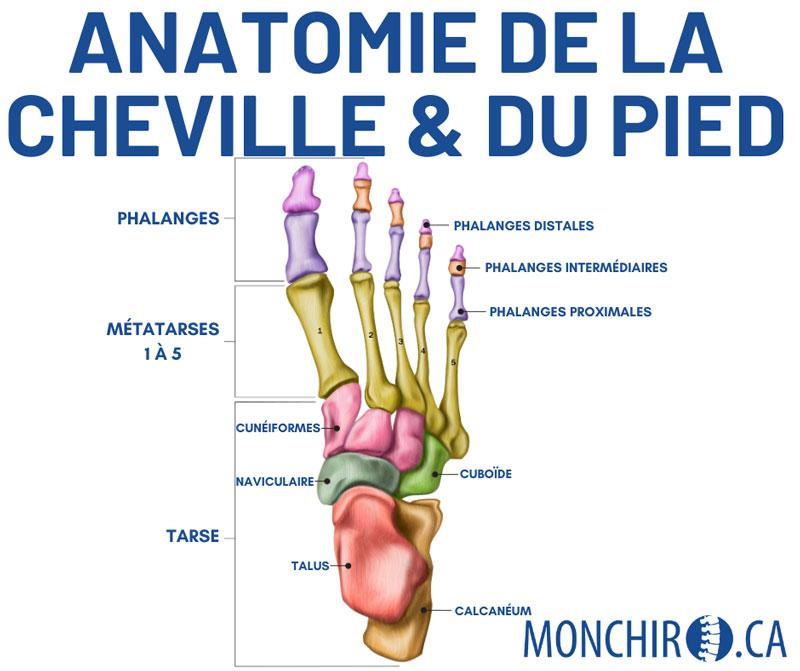
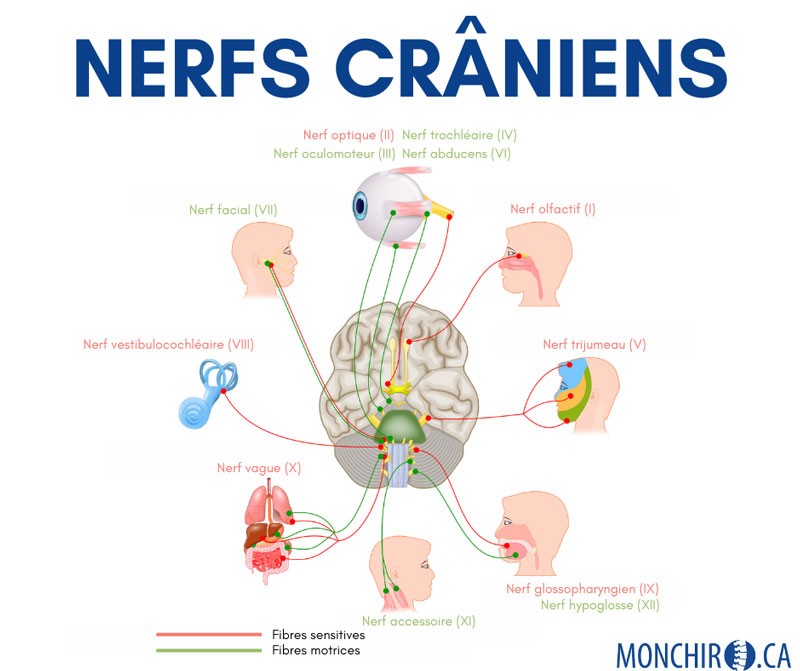
Le nerf : anatomie
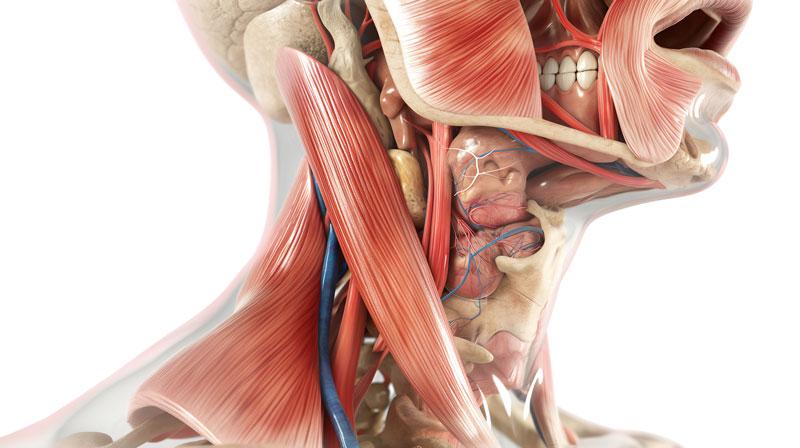
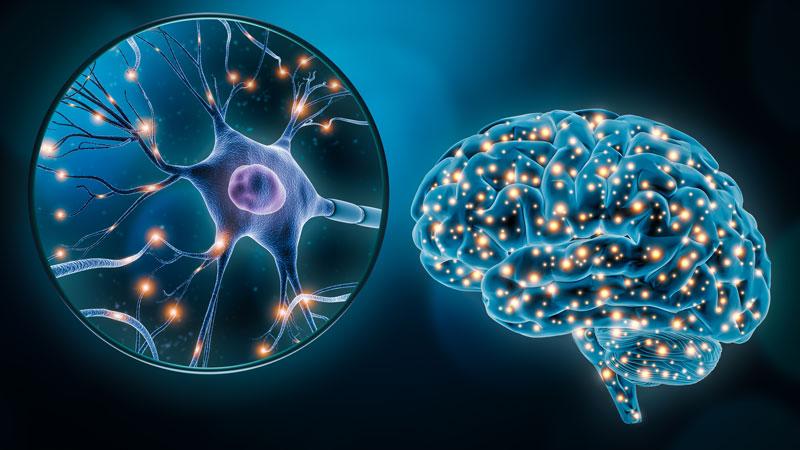
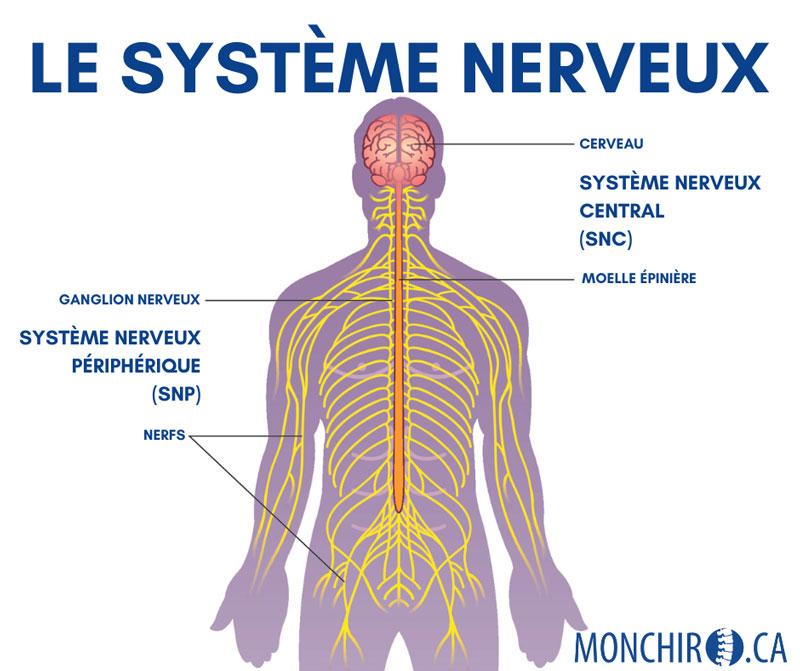
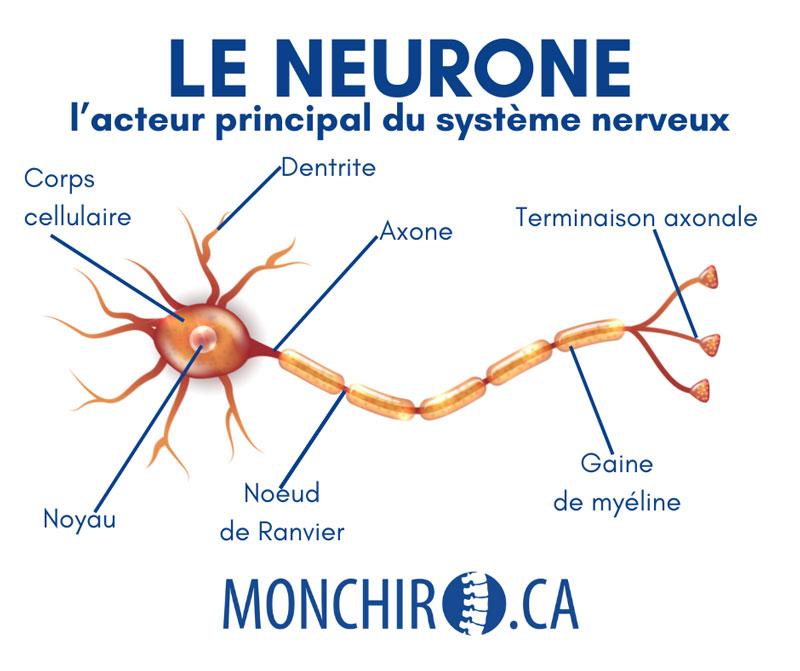
Revenons à la base. Le nerf est une composante du système nerveux. Émergeant de la base du cerveau, la moelle épinière se dirige dans un espace prévu à cet effet dans la colonne vertébrale et de là se forment les nerfs qui se dirigent partout dans le corps humain.
Le nerf peut avoir différentes fonctions :
- Transmission de l’information entre les différents systèmes du corps humain
- Contraction musculaire (rôle moteur)
- Réaction à la douleur (rôle sensitif)
- Gestion des fonctions cardiaques et digestives
- Contrôle du mécanisme de défense face à une menace
Sans un système nerveux efficace (y compris les nerfs), le cœur ne peut pas battre, la digestion ne peut pas se faire et les articulations ne peuvent pas bouger.
Vous le savez, le système nerveux est complexe. C’est ce qui fait de lui le système maître du corps humain puisqu’il contrôle tous les autres systèmes.
Le nerf qui émerge de la colonne vertébrale, peu importe sa fonction, n’est pas “libre” dans le corps humain. Il ne bouge pas librement. Il est fixe en raison de plusieurs tissus qui le stabilisent. En conséquence, et contrairement à certaines croyances, il ne se déplace pas et n’est pas mobile. Évidemment, il suit le mouvement créé par un membre, mais à l’intérieur du membre lui-même, il est fixe.
Pensez-y : le nerf est une structure très petite et très fragile. Il serait utopique de penser qu’il puisse se déplacer sans conséquence directe sur sa fonction. D’ailleurs, il en va de même pour toutes les structures du corps humain. Chaque chose à sa place!
Le nerf déplacé : si ce n’est pas possible, c’est quoi alors?
Plusieurs causes peuvent être à l’origine d’une douleur. Elles ne seront pas toutes passées en revue, mais nous vous listerons celles qui sont réellement associées à ce qui nous est rapporté comme étant une sensation de nerf pincé ou déplacé.
1. Irritation facettaire
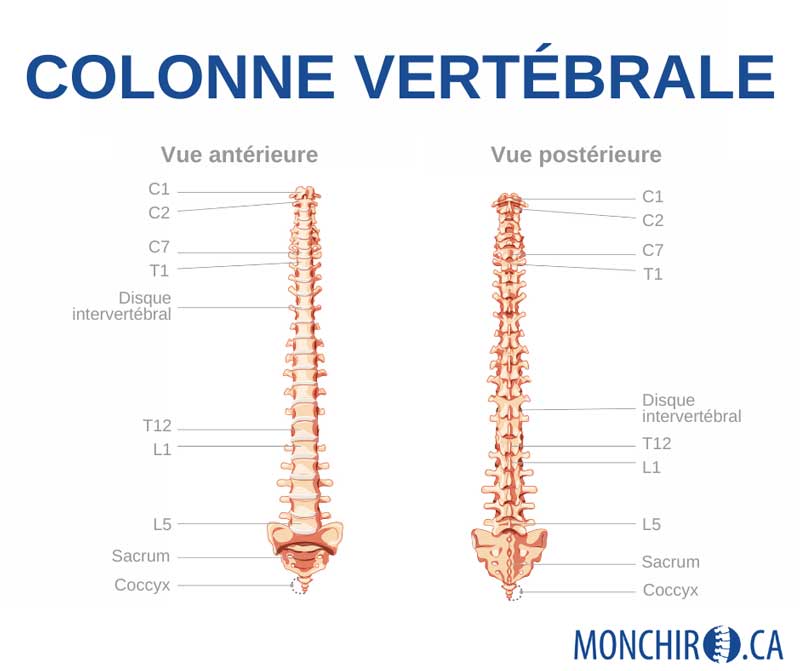
Chaque vertèbre compte 4 facettes (processus articulaires). Ces facettes sont les surfaces articulaires qui permettent le mouvement vertébral. Il y a 2 facettes au niveau supérieur et 2 facettes au niveau inférieur. Le corps ayant une excellente capacité d’adaptation et de modulation, il est fréquent que la colonne vertébrale compense un stress (ex.: mauvaise posture de travail, mauvaise posture de sommeil). Le résultat est qu’une diminution de l’amplitude de mouvement s’installe au niveau du cou afin d’éviter l’apparition de douleur. En conséquence, un mouvement qui excède la capacité du corps donnera l’impression d’un pincement relativement aigu pour signifier la présence du problème et ainsi éviter d’aller plus loin dans le mouvement. S’ajoutent à cette perte de mouvement l’inflammation et les tensions musculaires. L’irritation facettaire peut se trouver à n’importe quel niveau vertébral.
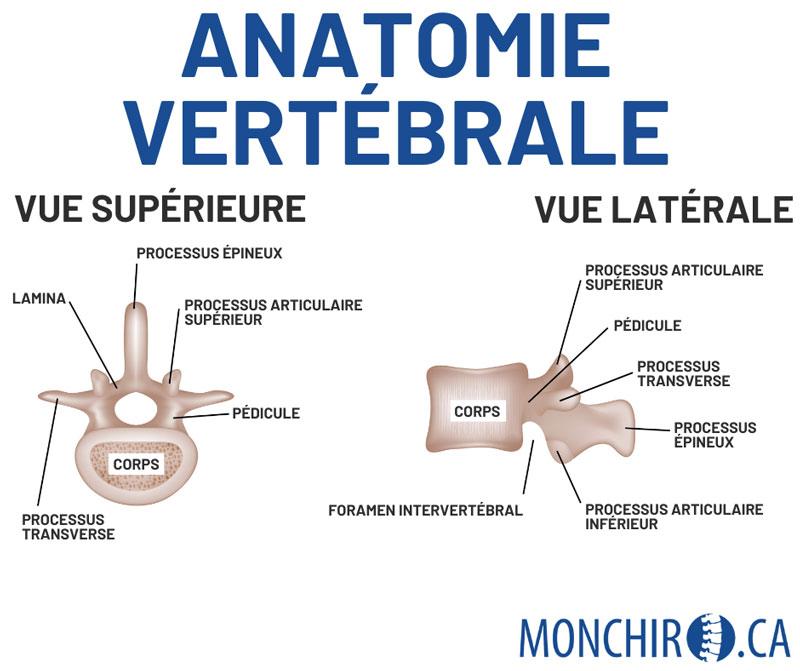
2. Subluxation vertébrale
La subluxation vertébrale est elle aussi associée à une perte de mouvement articulaire. Elle se présente à la suite d’un stress subi par le corps. 3 types de stress peuvent être associés à l’apparition d’une subluxation vertébrale :
- Stress physique
- Stress chimique
- Stress émotionnel
La présence de subluxation vertébrale se traduit par une perte de mouvement lors de la palpation de la colonne vertébrale par le chiropraticien et peut être ressentie comme un pincement au mouvement. Au cou comme au dos, la sensation reste sensiblement la même.
Le traitement de la subluxation vertébrale joue un facteur clé dans le rôle du chiropraticien puisque c’est avec les ajustements vertébraux qu’il permet le bon mouvement articulaire, aide au fonctionnement optimal du système nerveux et permet au corps d’exprimer son plein potentiel de santé.
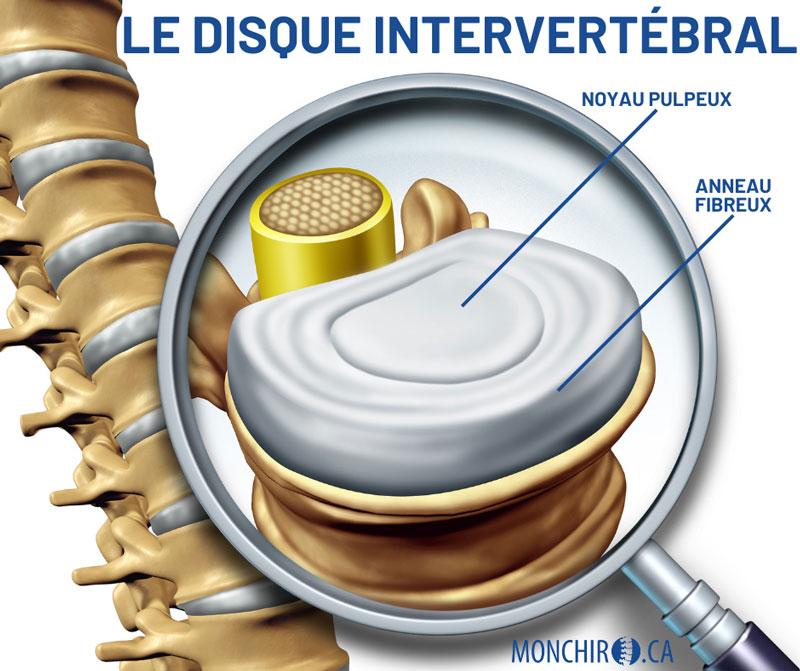
3. Hernie discale
La hernie discale est un problème du disque intervertébral. Les symptômes sont très variables et dépendent de la gravité et de la localisation de la hernie.
La hernie discale est un déplacement du matériel à l’intérieur du disque, qui déforme celui-ci. Les disques sont de petits coussins situés entre chacune des vertèbres. Ils servent d’amortisseurs lors des chocs (marche, course, saut) et des mouvements de la colonne vertébrale (se pencher vers l’avant, faire une rotation). À l’intérieur du disque, on retrouve un liquide gélatineux, le noyau, qui se déplace selon les mouvements du corps. Un anneau de fibres retient le contenu du disque. Lorsque cet anneau se fissure (assèchement, traumatisme, mouvements répétés), le noyau se faufile à l’extérieur du disque et peut venir comprimer une ou des structures environnantes comme la moelle épinière ou les racines nerveuses. C’est donc ce que l’on appelle une hernie discale et c’est principalement de ce seul cas que l’on peut dire qu’un nerf est pincé ou coincé (comprimé). Comme pour la subluxation et l’irritation facettaire, la hernie discale peut se retrouver à chaque niveau intervertébral où un disque est présent.
Comme la hernie discale, d’autres conditions peuvent amener une compression sur un nerf :
Un syndrome vient généralement avec plusieurs signes et symptômes, ce qui aide grandement dans l’établissement d’un diagnostic.
4. Irritation costovertébrale
Il n’est pas rare que des patients se présentent avec un point lancinant entre la colonne vertébrale et l’omoplate. Généralement, la douleur associée à ce point est assez intense et la plupart des gens nous diront qu’ils ont la sensation d’avoir un nerf coincé ou pincé dans le dos. La plupart du temps, cette douleur est associée à une irritation costovertébrale, c’est-à-dire une irritation de l’articulation entre une côte et la vertèbre sur laquelle elle s’articule. Cette douleur peut être locale et précise, mais elle peut également irradier vers l’avant en traversant la cage thoracique.
5. Hypertonicité musculaire
Pour protéger le corps, un muscle peut se contracter suite à un faux mouvement. La conséquence est que le mouvement associé à ce muscle peut être limité en raison de cette contraction. Ses fibres ne s’étirent pas comme convenu et ensuite, l’amplitude de mouvement habituelle n’est pas possible. Cette perception de blocage liée au mouvement est souvent traduite comme un nerf coincé. L’hypertonicité d’un muscle vient rarement seule, puisque pour se protéger, le corps aura également tendance à créer de l’inflammation.
S’il est une notion que nous souhaitons qui soit comprise dans cet article, c’est qu’un nerf ne bouge pas et ne se déplace pas et qu’en aucun cas votre chiropraticien vous diagnostiquera un nerf de nerf pincé ou déplacé. Vous aurez compris que certaines conditions sont associées à des compressions nerveuses et que dans ces cas, le diagnostic sera fait en conséquence.
N’hésitez pas à consulter votre chiropraticien. Puisqu’il a la capacité d’évaluer, diagnostiquer et traiter les conditions neuromusculosquelettiques, il pourra vous aider à trouver la cause de votre douleur, déterminer si elle est associée ou non à une composante nerveuse et établira le meilleur suivi pour vous aider sur le chemin de la santé optimale.